Vinagre: Neurotoxina
January 2, 2015

El vinagre es uno de los alimentos a evitar en la dieta si queremos mantener la alcalinidad del organismo. Sin importar su fuente, el vinagre provoca la acidificación de la sangre y por consecuencia la degeneración de los tejidos. Se considera una neurotoxina potente que destruye las células cerebrales en el intestino y en la cabeza. El vinagre se reduce a alcohol en el cuerpo conduciendo al padecimiento de distintos tipos de cáncer. Es por esto que el vinagre de TODAS las fuentes (incluyendo manzana y arroz) está en top 10 de los alimentos acidificantes. Lee, comparte el siguiente artículo de investigación científica sobre los efectos tóxicos de este líquido ácido venenoso llamado vinagre:
ACETALDEHÍDO / VINAGRE - una neurotoxina común y metabolitos secundarios del consumo de azúcar.
El acetaldehído es apenas una palabra familiar en Estados Unidos, sin embargo, es una de las neurotoxinas más comunes en la vida de millones de personas. Es una sustancia simple en su fórmula química que es CH3CHO, sin embargo el acetaldehído promueve insidiosamente daños a la estructura y la función cerebral a través de numerosas vías.
Fuentes de acetaldehído:
El acetaldehído es apenas una palabra familiar en Estados Unidos, sin embargo, es una de las neurotoxinas más comunes en la vida de millones de personas. Es una sustancia simple en su fórmula química que es CH3CHO, sin embargo el acetaldehído promueve insidiosamente daños a la estructura y la función cerebral a través de numerosas vías.
Fuentes de acetaldehído:
Hay cinco fuentes principales de ingesta de acetaldehído (abreviado aquí como "AH") en el cerebro humano. Estos son el consumo de azúcar, el consumo de alcohol, la candidiasis, el escape de automóviles y camiones y el consumo de cigarrillos.
El etanol (más comúnmente conocido como el alcohol) es la sustancia química que contienen la cerveza, los vinos y licores que conducen al estado de ebriedad. Estas bebidas sirven como vehículos para conducir el etanol al cerebro de la persona que bebe, promoviendo un cierto grado de intoxicación. Una vez en el cuerpo, el alcohol se descompone en dióxido de carbono y agua. Sin embargo, este proceso lleva tiempo y se produce en varios pasos. El primer paso se produce principalmente en el hígado, aunque otros órganos tales como el cerebro y el riñón también pueden realizar esta etapa de desintoxicación del alcohol en pequeña medida. Una enzima llamada "alcohol deshidrogenasa" que convierte el alcohol en AH. Después, otra enzima "aldehído deshidrogenasa" debe descomponer el AH en acetato. El acetato puede servir entonces como combustible en la producción de energía celular. (El acetato es una forma de ácido acético, el ácido que hace que el vinagre sea agrio).
El etanol (más comúnmente conocido como el alcohol) es la sustancia química que contienen la cerveza, los vinos y licores que conducen al estado de ebriedad. Estas bebidas sirven como vehículos para conducir el etanol al cerebro de la persona que bebe, promoviendo un cierto grado de intoxicación. Una vez en el cuerpo, el alcohol se descompone en dióxido de carbono y agua. Sin embargo, este proceso lleva tiempo y se produce en varios pasos. El primer paso se produce principalmente en el hígado, aunque otros órganos tales como el cerebro y el riñón también pueden realizar esta etapa de desintoxicación del alcohol en pequeña medida. Una enzima llamada "alcohol deshidrogenasa" que convierte el alcohol en AH. Después, otra enzima "aldehído deshidrogenasa" debe descomponer el AH en acetato. El acetato puede servir entonces como combustible en la producción de energía celular. (El acetato es una forma de ácido acético, el ácido que hace que el vinagre sea agrio).
Sin embargo, la conversión de AH al acetato no siempre ocurre rápidamente o de una manera sencilla y ahí radica el problema. Las investigaciones realizadas durante las últimas décadas han mostrado que los alcohólicos tienden a convertir rápidamente el alcohol en AH, pero luego se convierten AH a acetato muy lentamente, dando así al AH la oportunidad de hacer sus travesuras en el cuerpo.1 Y dependiendo de la genética de una persona, el estado nutricional y la exposición a otros productos químicos como el formaldehído, que también utiliza aldehído deshidrogenasa para su desintoxicación, incluso los no alcohólicos pueden tener dificultades para desintoxicar rápidamente el AH.
La segunda principal fuente del AH en el cerebro es a través de su producción por una levadura llamada Candida albicans. Se sabe que la Candida existe en el tracto intestinal de prácticamente todos los seres humanos en algún grado. Cuando está presente sólo en pequeñas cantidades, se mantiene bajo control por un sistema inmunológico saludable y la llamada "flora beneficiosa", tales como las bacterias Acidophilus y Bifidus, la Candida es relativamente inofensiva. Sin embargo, debido al uso excesivo de los antibióticos modernos, píldoras anticonceptivas y la medicación de cortisona/prednisona , así como el estrés excesivo (que naturalmente produce el exceso de cortisona en el cuerpo), el consumo de azúcar y la desnutrición, millones de personas ahora sufren de un crecimiento excesivo de Candida en sus intestinos, la llamada "Candidiasis." 2 La Candida vive por la fermentación de los azúcares para producir energía. Desafortunadamente para los seres humanos que albergan grandes colonias de Candida en sus intestinos, los residuos subproducto de esta fermentación de azúcar por la Candida es AH.3
La investigación bioquímica ha demostrado que este AH se puede combinar con glóbulos rojos, proteínas, enzimas y otras sustancias presentes en el intestino o en su recubrimiento, y así viajar a través del torrente sanguíneo hasta llegar a las partes más distantes del cuerpo, tales como el cerebro.3 La investigación también ha demostrado que el AH puede desprenderse entonces de las células rojas de la sangre o proteínas que viajaban por el torrente sanguíneo, permitiendo al AH dañar las células lejos del lugar de su producción intestinal por la Candida.3
Para aquellos que sufren de Candidiasis, la ingestión de cerveza, vinos y licores proporciona una dosis fuerte de AH. No sólo es el alcohol que contienen y que se convierte en AH, sino tambien que la malta y grano en la cerveza y el azúcar en el vino y licores que proporcionan un excelente combustible para para producir la energía que la Candida necesita para vivir.2 El AH es el subproducto inevitable de la fermentación del azúcar por la levadura.
Cuando el petróleo, la gasolina, el diesel y el gas natural se queman, terminando en el aire, se produce AH.4 Otra principal vía de entrada en el cuerpo de AH es a través de la inhalación del aire de escape de vehículos y fábricas. Las personas que pasan horas en el tráfico, los conductores de camiones y taxis en las zonas urbanas, e incluso aquellos que viven o trabajan en áreas de mucho tráfico o cerca de autopistas o calles principales están en riesgo de inhalar pequeños pero significativos niveles crónicos de AH.
El AH también se produce a través de la combustión del tabaco.7 Así, los fumadores también están en riesgo de inhalar AH a través del humo del cigarrillo. Y mientras que las cantidades de AH que inhalan a través de escape de los automóviles y el humo del cigarrillo puede ser pequeña en comparación con la del alcohol, la investigación muestra que bajas dosis de exposición crónica al AH puede todavía ser suficiente para dañar gradualmente proteínas, enzimas y otras estructuras celulares en el cerebro y otros organos.21
Cómo el acetaldehído daña el cerebro:
Hay muchas maneras de que el acetaldehído (AH) pueden dañar gradualmente la estructura y la función cerebral a través de una dosis baja de exposición crónica. Las siguientes son algunas de ellas:
El acetaldehído altera la estructura de los glóbulos rojos de la sangre. Como se ha sabido desde 1941, el AH se combina fácilmente con las proteínas de la membrana celular para convertir los glóbulos rojos en una "cápsula de liberación en el tiempo" de AH, liberándolo en el cuerpo lejos del sitio donde se une a los glóbulos rojos de la sangre.3 Mientras esto sucede, la membrana que cubre los glóbulos rojos se torna más rígida.21 Sin embargo, a fin de viajar a través de los capilares, que son los vasos sanguíneos más pequeños y que se alimentan de los billones de células individuales, los glóbulos rojos deben ser capaces de doblarla o deformarla. El diámetro promedio de los glóbulos rojos es de 7 micras; sin embargo, un capilar típico es sólo 2 micras de diámetro. Los glóbulos rojos rígidos a través de la exposición crónica al AH tendrán dificultades para deformarse lo suficiente como para pasar a través de los capilares. En consecuencia, se reduce la transportación de oxigeno de los glóbulos rojos a muchas de las células.3 (Nuestro cerebro requieren un 20% de todo el oxígeno que respiramos!) Además, el trabajo de KK Tsuboi y sus colegas han demostrado que el AH forma combinaciones estables con la hemoglobina en los glóbulos rojos. Esto reduce la capacidad de los glóbulos rojos para aceptar, mantener y transportar oxígeno a través del torrente sanguíneo, lo cual es su principal función.5
El acetaldehído disminuye la capacidad de la proteína tubulina para ensamblar en los microtúbulos.6 Los microtúbulos son estructuras largas y delgadas, similares a tubos que sirven para distintas funciones en la célula cerebral. Ellos ayudan a proporcionar un soporte estructural a la célula nerviosa, algo así como las vigas en un puente o un edificio, manteniendo a la célula nerviosa y las dendritas semi-rígidas. Las dendritas son las extensiones con aspecto de plumas del cuerpo principal de la célula nerviosa, que conectan las neuronas entre sí y con otras neuronas a través de las dendritas y a más de 100 mil neuronas. Los microtúbulos también sirven para el transporte de nutrientes y materias primas bioquímicas fabricadas en el cuerpo celular para las dendritas. Cuando este transporte de materias primas se ve comprometida, las dendritas pueden atrofiarse gradualmente y morir. Dos ejemplos clásicos de la patología cerebral que implica la degeneración de las dendritas en seres humanos con daño cerebral, alcoholismo y Alzheimer.
El acetaldehído induce una deficiencia de vitamina B1. La tiamina o vitamina B1, es tan importante para la función del cerebro y los nervios que a menudo le llaman la "vitamina de los nervios." El AH tiene una fuerte tendencia a combinarse con la vitamina B1, como ha demostrado la obra de Herbert Sprince, MD (véase más adelante).7 Por desgracia, en la desintoxicación del AH mediante combinación con él, se destruye la vitamina B1. La deficiencia moderada de B1 en el hombre lleva a una gama de síntomas llamada síndrome de Wernicke-Korsakoff.9 Este síndrome se caracteriza por confusión mental, mala memoria, falta de coordinación neuromuscular y alteraciones visuales. Su principal causa aceptada es el alcoholismo crónico. La vitamina B1 también es necesaria para la producción de bioenergía ATP en todas las células del cuerpo incluyendo el cerebro, y el cerebro debe producir y utilizar 20% del total de la energía del cuerpo, incluso mientras duerme. La vitamina B1 es también esencial para la producción de acetilcolina. La acetilcolina es uno de los principales neurotransmisores del cerebro, lo que facilita la memoria óptima, la concentración mental y el aprendizaje. La enfermedad del Alzheimer representa un caso extremo de pérdida de memoria y problemas de concentración debido a la destrucción de las células cerebrales que utilizan acetilcolina. En un experimento clásico reportado en 1942, RR Williams y sus colegas encontraron que la deficiencia incluso leve de B1 en los humanos durante un largo período de tiempo (el experimento duró seis meses) produce síntomas como apatía, confusión, inestabilidad emocional, irritabilidad, depresión, sentimientos de muerte inminente, fatiga, insomnio y todos los síntomas de un funcionamiento deficiente del cerebro.
El acetaldehído induce deficiencias de niacina y NAD. La niacina (vitamina B3) está presente en el cuerpo humano principalmente en su forma de coenzima, NAD.1 NAD está implicada en la mayoría de los procesos en los que el azúcar y la grasa se queman para obtener energía en las celulas.10 La NAD es normalmente la vitamina coenzima más abundante en el cerebro humano. La NAD es fundamental como un catalizador en la producción de muchos de los neurotransmisores del cerebro, tales como la serotonina. Los neurotransmisores son los productos bioquímicos que permiten a las células nerviosas comunicarse entre sí. La NAD es también la coenzima que activa la alcohol deshidrogenasa y el aldehído deshidrogenasa, las enzimas que descomponen el alcohol y AH.11 El zinc también es necesario junto con la NAD para activar estas dos enzymas.12
La necesidad de NAD en todas las células es grande, sin embargo, el suministro es limitado, la NAD normalmente se recicla continuamente durante la producción de energía celular. Sin embargo, cuando la NAD ayuda a desintoxicar el AH, este reciclaje de NAD está bloqueado, y se acumula una forma alterada de NAD llamado "NADH", deteriorando la bioquímica celular en muchas maneras.1, 21 Por lo tanto, la exposición crónica al AH puede producir una ligera deficiencia funcional de niacina/NAD, incluso en una persona que consume una denominada "dieta equilibrada" que cumpla con los niveles de RDA en la ingesta de niacina.
La extrema deficiencia de niacina produce la enfermedad nutricional clásica Pelagra, con síntomas dramáticos tanto físicos como mentales. Dado que se necesita niacina en grandes cantidades para la función óptima del cerebro, una ligera deficiencia de niacina tiende a producir síntomas mayormente psicológicos. Estos síntomas pueden incluir sensación de miedo, aprensión, enojo y depresión. Los dolores de cabeza, insomnio, depresión, agitación y falta de concentración también puede ocurrir.13 Este perfil ciertamente se aplica a muchos alcohólicos crónicos y pacientes con Candidiasis, que sufren evidentemente una leve exposición a largo plazo del AH.
El acetaldehído reduce la Acetil Coenzima A y deteriora la producción de energía celular. El Ácido Pantoténico (vitamina B5) es una de las vitaminas más críticas para la función normal del cerebro. La forma activa de la B5 es la Coenzima A. La Coenzima A, a su vez se combina con el acetato en todas las células para formar la Acetil Coenzima A. La Acetil Coenzima A es quizás la acción bioquímica individual más fundamental en toda la bioquímica celular; tanto el azúcar y la grasa deben transformarse en Acetil Coenzima A para alimentar el Ciclo de Krebs que produce 90% de toda la energía utilizada por cada célula en el cuerpo, incluyendo las celulas del cerebro.11 Desafortunadamente, para la Acetil Coenzima A, el AH tiene una gran afinidad para combinarse con la Acetil Coenzima A. El trabajo del bioquímico H.P. Ammon ha demostrado que el AH suprime la actividad de la acetil coenzima A en una manera dependiente de la dosis. También ha demostrado que la producción de energía de las células cae en paralelo con la disminución de los niveles de la Acetil Coenzima A, como el incremente de la concentración de AH.1 El cerebro utiliza el 20% de toda la energía del cuerpo para realizar una función normal. La Acetil Coenzima A también es necesaria para la producción de la acetilcolina, neurotransmisor para la memoria, el aprendizaje y la concentración.14
El acetaldehído induce a una deficiencia de piridoxal-5-fosfato (P5P). El P5P es la principal coenzima necesaria para formar prácticamente todos los principales neurotransmisores del cerebro.10 Está implicado en todas las reacciones de transaminación, mediante el cual las células pueden convertir muchos aminoácidos diferentes entre sí para satisfacer sus frecuentemente cambiantes necesidades de aminoacidos.10 El P5P es necesario para convertir ácidos grasos esenciales en sus formas de uso final, así como para convertir el ácido linoleico en la llave, célula nerviosa de regulación bioquímica, la prostaglandina E1.15 EL P5P ayuda a regular la entrada de magnesio en las células, 16 y el nivel de la excitabilidad de las células nerviosas es fuertemente dependiente de su nivel de magnesio. El P5P también es necesario para convertir la vitamina B3, niacina/niacinamida, en la forma de coenzima activa NAD.17 Desafortunadamente para el P5P (y los seres humanos que son tan dependientes de ella), el AH es cocnocido por su capacidad para combinarse fuertemente con la porción de proteína de enzimas P5P, de manera que desplaza la porción de P5P de la molécula. Esto somete al P5P a una mayor tasa de destrucción y los resultados en sangre y tejidos son niveles anormalmente bajos de esta coenzima.1,18
El acetaldehído influye desfavorablemente en el metabolismo de las prostaglandinas. La Delta-6-desaturasa es la enzima que convierte el ácido linoleico común en ácido gamma linolénico, el cual está totalmente ausente de cualquier dieta típica. El ácido Gamma linolénico a su vez es la única materia prima que se puede convertir en prostaglandina E1. La prostaglandina E1 es una reguladora bioquímica clave para las células nerviosas y el sistema inmunológico. También sirve para regular la producción de la prostaglandina E2 pro-inflamatoria. La prostaglandina E1 evita una excesiva producción de prostaglandina E2 de los ácidos grasos de la dieta, el ácido araquidónico, que es abundante en la carne de res, aves y productos lácteos. Los investigadores en la bioquímica de prostaglandinas han descubierto, que el AH es un potente desactivador de la Delta-6-Desaturasa.15 El AH por lo tanto tiende a suprimir la producción de ácido gamma-linolénico, que a su vez suprime la producción de prostaglandina E1. La baja producción de prostaglandinas E1 deja “sin frenos" la producción de prostaglandina E2 y un compuesto relacionado, TXB2, aumentando sus niveles muy por encima de lo normal. La investigación publicada de David Horrobin, MD, 15 y el psiquiatra Julian Lieb, 19 ha mostrado altos niveles de prostaglandina E2 y TXB2, junto con bajos niveles de prostaglandina E1, que es un factor causal importante en algunas formas de depresión.
El acetaldehído promueve la adicción a sustancias tóxicas. Tal vez una de las formas más sorprendentes de que el AH puede alterar la función normal del cerebro se debe a su tendencia a combinarse en el cerebro dos neurotransmisores clave, la dopamina y la serotonina. Cuando el AH y dopamina se combinan, forman un producto de condensación llamado salsolinol. Cuando el AH combina con la serotonina, se forma otro producto llamado beta-carbolina. El Salsolinol y la beta-carbolina forman parte de un grupo de compuestos inter-relacionados y interconvertibles llamados tetrahidro-isoquinolinas. Las diversas investigaciones sobre las tetrahidro-isoquinolinas tanto en animales como en humanos, han demostrado que estas se producen en altos niveles en el cerebro, fluidos espinales, y la orina de los alcohólicos crónicos están estrechamente relacionados en la estructura, la función y el poder adictivo de los opiáceos! En los alcohólicos que han tenido éxito al desintoxicarse se ha demostrado la excresión de altos niveles de estas sustancias químicas similares a los opiáceos en la orina. Por lo tanto, estos AH generados, bioquímicos similares a los opiáceos pueden explicar en parte por qué los alcohólicos son tan adictos al alcohol, los fumadores a los cigarrillos, y la candidiasis con el azúcar, ya que estas tres condiciones promueven excesivos niveles corporales de AH. Y como los opiáceos, estos productos bioquímicos tetrahidroisoquinolinos tenderían a promover letargo, nubosidad mental, depresión, apatía, falta de concentración, etc. Estos, por supuesto, son síntomas comunes en el alcoholismo y la candidiasis, las dos condiciones que tienden a generar los más altos niveles crónicos de AH en el cuerpo.
Las dificultades discutidas anteriormente causadas por la toxicidad crónica al AH deben indicar al lector que el AH tiene una capacidad significativa para comprometer la función cerebral. Un resumen parcial de los efectos dañinos del AH sobre la función cerebral incluye lo siguiente:
- Deterioro de la memoria
- Disminución de la capacidad para concentrarse ("niebla cerebral")
- Depresión
- Reflejos ralentizados
- Letargo y apatía
- Irritabilidad
- Disminución de la energía mental
- El aumento de las reacciones de ansiedad y de pánico
- Disminución de la agudeza sensorial
- Mayor tendencia al alcohol, el azúcar y la adicción al cigarro
- Disminución del deseo sexual
- El aumento de SPM y de hinchazón de mamas/sensibilidad en las mujeres.
Cómo puede ayudar la nutrición:
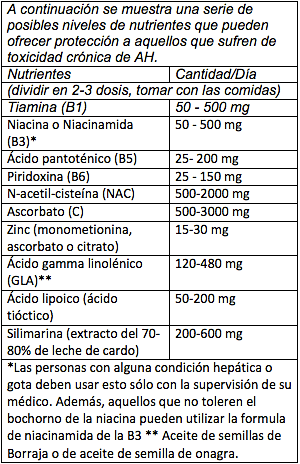
Afortunadamente, la ciencia de la nutrición ofrece cierta protección contra la toxicidad crónica del AH, incluso cuando no es posible evitar por completo los cuatro agresores principales que promueven al AH en nuestros cuerpos, alcohol, Candida, cigarrillos y el escape de los automóviles.
Herbert Sprince, M.D. y sus colegas publicaron muchos artículos en la década de 1970 que detalla los resultados de sus experimentos donde utilizaron diversos nutrientes para proteger a las ratas por envenenamiento por AH. Sprince alimentó a un grupo de ratas de control una cantidad de AH suficiente para matar al 90% del grupo de control en 72 horas. El grupo experimental de ratas que recibieron la misma cantidad de AH también se les dio varios nutrientes, ya sea individualmente o en combinación, que pueden desintoxicar el AH. Después de 72 horas, la tasa de mortalidad de las ratas dado grandes dosis orales de vitamina C fue sólo el 27% (frente al 90% en los controles), el 20% las ratas tratadas con el aminoácido L-cisteína de azufre, el 10% las ratas que recibieron la vitamina B1, y una increíble 0% para las ratas protegidas por N-acetil cisteína o el ácido lipoico. Una combinación de dosis inferior de vitamina C, B1 o bien L-cisteína o N-acetil cisteína también dio cerca de 0% de las tasas de muerte! 7
Pero, la dosis administrada de nutrientes por Sprince eran bastante gigantescas en comparación con los niveles de RDA de nutrientes, siendo equivalente a multi-gramo las dosis para los seres humanos. Afortunadamente y sin embargo, la mayoría de las personas no están sometidos a niveles tan altos de AH, sin duda las dosis de estos nutrientes proporcionarían potencialmente una desintoxicación significativa de AH cuando se usan como base a largo plazo.
John Cleary, M.D. ha publicado documentos que resumen muchos médicos e investigadores el uso exitoso de la niacina (vitamina B3) y zinc en la desintoxicación de alcohol y AH.1 Las enzimas que descomponen el alcohol y el AH son B311 y zinc activado, 12 esto proporciona una justificación obvia para su uso como protector de situaciones crónicas de toxicidad por el alcohol/AH. Finalmente, debido a los altos niveles de AH en los tejidos, se perjudica el proceso de reciclaje de la forma activa de B3 (NAD) para su reutilización continua, 1 Es obvio por qué los niveles normales de la ingesta de B3 podría ser insuficiente para proporcionar niveles óptimos de B3 en cerebro para las situaciones crónicas de toxicidad por AH.
Referencias:
1. Cleary, J.P. The NAD Deficiency Diseases. J Orthomolecular Med, 1986, 1:164-74.
2. Galland, L.D. Nutrition and Candida Albicans, 1986 A Year in Nutritional Medicine, ed J. Bland. New Canaan: Keats Pub., 1986, 203-238.
3. Truss, C.O. Metabolic Abnormalities in Patients with Chronic Candidiasis: The Acetaldehyde Hypothesis. J Orthomolecular Psychiatry, 1984, 13:66-93.
4. Levine, S. and Kidd, P. Antioxidant Adaptation, pp. 70-71. San Francisco: Biocurrents Pub., 1986.
5. Tsuboi, K.K. et al. Acetaldehyde-Dependent Changes in Hemoglobin and Oxygen Affinity of Human Erythrocytes. Hemoglobin, 1981, 5:241-50.
6. Tuma, D.J. et al. The Interaction of Acetaldehyde with Tubulin, in: Ann NY Acad Sci, ed. E. Rubin, Vol. 492, 1987.
7. Sprince, H., et al. Protective Action of Ascorbic Acid and Sulfur Compounds against Acetaldehyde Toxicity: Implications in Alcoholism and Smoking. Agents and Actions, 1975, 5:164-73.
8. Williams, R.R., et al. Induced Thiamin (Vitamin B1) Deficiency in Man. Arch Int Med, 1942, 69:721-38.
9. Dreyfus, P.M. and Victor, M. Effects of Thiamine Deficiency on the Central Nervous System. Am J Clin Nutr, 1971, 9:414-25.
10. Kutsky, R.J. Handbook of Vitamins, Minerals, and Hormones, 2nd ed, p. 284. NYC: Van Nostrand Reinhold, 1981.
11. Lehninger, A.L. Principles of Biochemistry, p. 761. NYC: Worth Pub., 1982.
12. Das, I., et al. Effects of Zinc Deficiency on Ethanol Metabolism and Alcohol and Aldehyde Dehydrogenase Activities. J Lab Clin Med, 1984, 104:610-17.
13. Lesser, M. Nutrition and Vitamin Therapy, pp. 41-50. NYC: Bantam, 1981.
14. Pike, R.L. and Brown, M.L. Nutrition, An Integrated Approach, 3rd ed., pp 624. NYC: Macmillian Pub., 1984.
15. Horrobin, D.F. The Importance of Gamma-Linolenic Acid and Prostaglandin E1 in Human Nutrition and Medicine. J Holistic Med, 1981, 3:118-39.
16. Abraham, G.E., et al. Effect of Vitamin B6 on Plasma and Red Blood Cell Magnesium Levels in Premenopausal Woman. Ann Clin Lab Sci, 1981, 11:333-36.
17. Hoffer, A. Orthomolecular Medicine for Physicians, p. 34. New Canaan: Keats Pub, 1989.
18. Lumeng, L. The Role of Acetaldehyde in Mediating the Deleterious Effect of Ethanol on Pyridoxal-5-Phosphate Metabolism. J Clin Invest, 1978, 62:286-93.
19. Lieb, J. Elevated Levels of Prostaglandin E2 and Thromboxane B2 in Depression. Prost Leukotr Med, 1983, 10:361-67.
20. Blum, K. and Payne, J. Alcohol and the Addictive Brain, pp. 99- 216. NYC: The Free Press, 1991.
21. Sorrell, M.F. and Tuma, D.J. The Functional Implications of Acetaldehyde Binding to Cell Constituents; Ann NY Acad Sci, ed. E. Rubin, 1987, Vol. 492.
22. Cleary, J.P. Etiology and Biological Treatment of Alcohol Addiction. J Neurol Orthop Med Surg, 1985, 6:75-77.
Articulo escrito por: Dr. Robert O. Young
Traduccion: Yage Bienestar Natural.
Monica y Pakou Reyes.
Fuente: www.yage.mx
Traducido por: Yagé Bienestar Natural P.R.